Vorhofflimmerzentrum
Vorhofflimmern ist bereits heute die am häufigsten behandelte Herzrhythmusstörung in der Klinik. Die Rhythmusstörung erhöht das Schlaganfallrisiko, sowie die Häufigkeit von Krankenhausaufnahmen wegen einer Herzinsuffizienz und ist daher mit einer erhöhten Sterblichkeit verbunden. Aufgrund der epidemiologischen Entwicklung ist in den folgenden Jahren mit einer deutlichen Zunahme von Vorhofflimmern in der Bevölkerung zu rechnen.
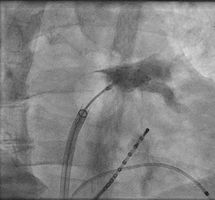
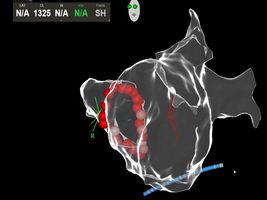
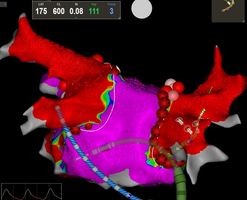
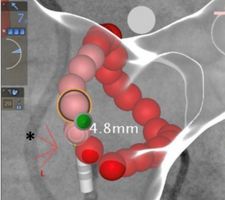
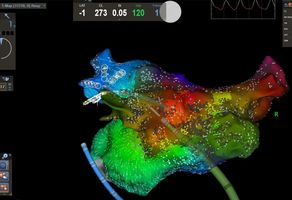
Neben der Gabe von antiarrhythmisch wirksamen Medikamenten besteht die effektivste Behandlung in einer Katheterbehandlung, der sogenannten Pulmonalvenenisolation. Bei der Pulmonalvenenisolation handelt es sich um komplexe Interventionen. Die Erfolgsquote dieses Verfahrens beträgt nach einem Jahr etwa 60-80%, nach einem eventuell notwendigen Zweiteingriff sogar bis zu 90 Prozent.
Spezialisierte Kliniken, die diese Behandlungen in ausreichender Anzahl und Qualität erbringen, können durch die Deutsche Gesellschaft für Kardiologie als sogenannte Vorhofflimmer-Zentren zertifiziert werden. Dabei wird der gesamte Behandlungsprozess von der Aufnahme der Patienten über die Behandlung bis zur Entlassung und Nachsorge begutachtet. Das Komplikationsmanagement und die Kooperation mit den ggfs. dafür erforderlichen anderen Abteilungen im Klinikum Hanau wurde im Rahmen des Zertifizierungsprozesses ebenfalls geprüft. Neben der bereits bestehenden Zertifizierung als Stätte der Zusatzqualifikation „Spezielle Rhythmologie“ dürfen wir uns seit Juni 2023 auch über die Zertifizierung als Vorhofflimmer-Zentrum freuen. Die fortlaufende Qualitätssicherung und Überprüfung der vorhandenen Behandlungswege garantiert eine Behandlung nach dem aktuellen Stand der Leitlinien und der Wissenschaft.
Ihr
Dr. med. Guido Groschup
Leiter des Vorhofflimmerzentrums